Травматические вывихи. Переломы и вывихи
Различают вероятные и достоверные (безусловные) клинические признаки переломов. К вероятным признакам относятся боль и болезненность, припухлость, деформация, нарушение функции. К достоверным - патологическая подвижность и крепитация отломков. Боль - постоянный субъективный признак - возникает, как правило, в месте перелома, усиливается при попытках к движению. Для выяснения болезненности начинают тщательную пальпацию одним пальцем, осторожно, на расстоянии от предполагаемого места перелома. Локализованная в одном месте болезненность является важным признаком. Ее можно определить легким постукиванием по оси конечности, например при легком ударе по пятке больной ощущает боль в области перелома бедра или голени. Припухлость бывает обусловлена кровоизлиянием, гематомой, нарушением крово- и лимфообращения, отеком ткани. Окружность конечности увеличивается по сравнению со здоровой иногда в 1 ]/2 раза. При осмотре определяется деформация конечности, зависящая от смещения отломков под углом. Может быть искривление конечности или укорочение ее. Периферический конец конечности может быть повернут в ту или другую сторону (ротационное смещение). О нарушении функции судят по сохранению активных движений. Как правило, сразу же после травмы больной не может двигать конечностью или частью ее из-за выраженных болей. Лежащему больному предлагают совершить движение стопой, кистью или согнуть конечность в суставе (локтевом, коленном, плечевом). Иногда даже попытка к движению вызывает выраженную боль. Патологическая подвижность - достоверный признак перелома. Выявлять ее нужно осторожно, чтобы не повредить окружающие перелом ткани. Очень осторожно смещают периферический участок конечности и наблюдают за подвижностью в зоне перелома. Качательные движения в области бедра, плеча, голени, предплечья указывают на наличие перелома. Крепитацию отломков определяют руками. Фиксируют конечность выше и ниже места перелома и смещают ее то в одну, то в другую сторону. Появление хруста трущихся друг о друга отломков является абсолютным признаком перелома. Из-за травматизации тканей к выявлению этих двух симптомов следует прибегать в исключительных случаях. Достоверные признаки вывиха: - Деформация сустава. Этот признак особенно выражен, если вывих возник в суставе, окруженном небольшим количеством мягких тканей: при вывихах в коленном суставе, в голеностопном суставе, вывихах ключицы; при вывихах плеча обычно на глаз заметно западение мягких тканей в проекции плечевого сустава. - Нарушение оси конечности: при вывихах плеча последнее как правило несколько отведено; при заднем вывихе в тазобедненном суставе бедро отведено и ротировано кнутри. - Пружинящая фиксация вывихнутой конечности при попытке пассивных движений, сопровождаемая выраженной болью: при вывихе плеча движения им резко болезненны, рука после попытки отведения сразу занимает прежнее положение.
Еще по теме № 5 Достоверные и вероятные признаки перелома и вывиха.:
- № 100 Достоверные и вероятные признаки внутреннего кровотечения на этапах медицинской эвакуации.
- № 129 Достоверные и вероятные признаки проникающих ранений грудной клетки, различных видов пневмоторакса.
- № 131 Классификация гемотораксов, достоверные и вероятные признаки гемоторакса.
- № 6 Осложнения закрытых переломов и вывихов, их профилактика.
- 9. ВИДЫ МЕХАНИЧЕСКИХ ПОВРЕЖДЕНИЙ: ССАДИНА, КРОВОПОДТЕК, РАНА, ВЫВИХИ, ПЕРЕЛОМЫ, РАЗРЫВЫ ВНУТРЕННИХ ОРГАНОВ
- № 122 Проведение медицинской сортировки, объем оказания первой врачебной и квалифицированной медицинской помощи пострадавшим с закрытыми и открытыми переломами костей конечностей, травматическими вывихами.
Переломы и вывихи у детей отличаются от травм у взрослых, что обусловлено особенностями строения детских костей и суставов. Некоторые виды травм встречаются исключительно в детском возрасте.
Что такое вывих и перелом
Перелом кости - нарушение целостности кости (полное или частичное), возникающее вследствие воздействия нагрузки, превышающей прочность травмируемого участка.
Вывих сустава - нарушение формы суставных поверхностей костей в результате механического воздействия. Вывих может сопровождаться нарушением суставной капсулы или не влиять на ее целостность.
Чаще всего в педиатрии встречаются переломы рук, в частности, локтевого сустава, лучевой, плечевой кости и костей предплечья. Среди вывихов наиболее распространены вывихи костей предплечья, головки лучевой кости, локтевого сустава. В детском возрасте могут наблюдаться переломо-вывихи, сочетающие в себе два вида травмы.
Особенности переломов костей в детском возрасте
Маленькие дети часто падают, но серьезные травмы у них бывают редко. Такая закономерность обусловлена меньшей массой тела ребенка и особенностями строения его костей:
- тонкость, прочность и эластичность костей, связанная с меньшим количеством минеральных солей в их составе;
- толстая и обильно снабженная кровеносными сосудами надкостница, которая служит футляром для кости и придает ей гибкость;
- эпифизы на концах трубчатых костей, соединенные с метафизами эластичным хрящом; этот хрящ смягчает силу удара.
Эти особенности с одной стороны минимизируют возможность повреждений, но с другой, с ними связан ряд травм, характерных только для детского возраста.
Виды вывихов и переломов у детей
Наиболее характерны для детей такие виды переломов:
- Полный (кость сломана с обеих сторон):
- поперечный;
- линейный;
- косой;
- винтообразный.
- Компрессионный – происходит в результате сдавливания трубчатой кости вдоль. Чаще всего он локализуется в области дистальной части и метафиза лучевой кости.
- По типу зеленой ветки – когда изгиб кости превышает силу ее пластичности, но полного перелома нет. Травмированный участок удерживает надкостница.
- Изгиб (пластическая деформация) – наиболее типичен для локтевых и коленных суставов и обусловлен недостаточным давлением для возникновения полного перелома.
- Эпифизарный перелом подразделяется на 5 видов:
- в зоне роста – происходит на фоне гипертрофии или дегенерации клеток хряща;
- повреждение части ростовой пластины – распространяется через эпифиз на сустав;
- повреждение ростовой пластинки – распространяется на метафиз;
- перелом метафиза, ростовой пластины и эпифиза;
- размозжение ростовой пластины.
В зависимости от целостности кожных покровов дифференцируют такие виды перелома:
- закрытый – костные обломки изолированы, кожа не повреждена;
- открытый – целостность кожи в месте травмы нарушена.
По степени разобщения обломков кости переломы бывают:
- без смещения – осколки кости не разобщены;
- со смещением – осколки кости находятся далеко друг от друга;
В зависимости от количества повреждений переломы могут быть:
- изолированные;
- множественные;
- сочетанные (происходят вместе с повреждением органов и систем).
Вывихи принято разделять по происхождению, степени смещения, размеру смещенного сустава.
По степени смещения:
- полный – полное расхождение концов сустава;
- неполный (подвывих) – суставные поверхности частично соприкасаются.
По происхождению:
- врожденный – результат внутриутробной патологии;
- приобретенный – следствие травм и заболеваний ().
Также вывихи бывают открытыми и закрытыми, осложненными и неосложненными, патологическими и паралитическими.
Причины повреждений
В большинстве случаев переломы и вывихи – результат механического воздействия на кость, но в ряде случаев появление их может быть следствием патологии беременности и родов.
Основные причины повреждений:
- Патологии беременности (токсикозы, вредные привычки, дефицит питания во время беременности, отягощенная наследственность, генные аномалии, влияющие на формирование костей плода). В результате этих факторов у новорожденных часто встречается врожденный вывих бедра или тазобедренного сустава.
- Травмы во время родоразрешения (применение акушерских щипцов, неправильное предлежание плода) могут спровоцировать ряд травм, начиная с вывихов рук и заканчивая .
- Падения ребенка в разном возрасте приводят к получению различных повреждений. Грудные дети, имеющие относительно большой вес головы при падении часто зарабатывают переломы теменной или затылочной кости. Дети, обучающиеся ходьбе, чаще страдают вывихами и переломами ног, в частности фаланг пальцев, плюсны, лодыжки.
- Активные игры часто становятся причиной вывиха шейного позвонка у малышей 3 – 5 лет, а также вывихов локтевого и коленного сустава.
- Жестокое обращение с ребенком приводит к ряду травм от незначительного вывиха до перелома берцовой кости, который в детском возрасте может остаться незамеченным.
- Неаккуратность родителей. К примеру, нерассчитанная сила при одергивании за руку может привести к растяжению связок и вывиху плечевого и локтевого сустава.
- Поднятие тяжестей ребенком может приводить к вывихам локтевого и плечевого сустава.
- Неправильная методика проведения массажа или ЛФК может стать причиной вывихов любого сустава.
Как отличить вывих от перелома: симптомы и признаки
Основные признаки, по которым родители могут заподозрить перелом:
- резкая боль при движении;
- деформация сломанной конечности;
- ограниченность движений в травмированной конечности;
- гематома в месте перелома, которая быстро нарастает под кожей;
- в случае открытого перелома имеется рана, через которую может просматриваться сломанная кость;
- часто у детей повышается температура тела до субфебрильных цифр.
Основные симптомы вывиха:
- боль в травмированном суставе;
- отек или гематома в области сустава;
- деформация сустава;
- удлинение или укорочение пострадавшей конечности;
- движение в суставе отсутствует или затруднено.
Осложнения травм у малышей
Осложнения можно условно подразделить на ранние и поздние. Ранние осложнения появляются в момент травмы, при вправлении вывиха или репозиции перелома:
- нагноение раны;
- тромбоз и тромбоэмболия;
- нарушение сосудисто-нервного пучка;
- оссификация.
Поздние осложнения возникают после лечения:
- несращение кости;
- формирование ложного сустава между отломками кости;
- нарушение роста и развития поврежденной конечности;
- контрактуры и нарушение функций суставов.
Диагностика травм
Диагностика переломов у детей затруднена. При подозрении на повреждение следует обратиться к детскому травматологу. Врач осматривает и пальпирует поврежденную конечность. Для уточнения перелома или вывиха проводится:
- рентгенография (чаще проводят рентген поврежденной и здоровой конечности для сравнения снимков);
- МРТ – позволяет выявить переломы по типу зеленой ветки, закрытые переломы без смещения и трещины кости.
Как вылечить ребенка

Если у малыша случился вывих или перелом, ни в коем разе нельзя вправлять его самостоятельно. Родители должны придерживаться следующего алгоритма действий при оказании первой помощи:
- обеспечить ребенку покой;
- иммобилизировать (обездвижить) поврежденную конечность;
- зафиксировать сломанные кости или вывихнутый сустав (наложить шину, повязку);
- если есть открытая рана ее нужно обеззаразить;
- при кровотечении наложить жгут выше поврежденного места;
- при выраженном болевом синдроме ребенку можно дать анальгетик до приезда скорой помощи.
Основные способы лечения вывихов и переломов подразделяются на оперативные и консервативные.
Консервативная терапия
Чаще всего производится иммобилизация травмированной конечности и двух соседних суставов гипсовой лангетой в среднефизиологическом положении, охватывающая 2/3 окружности конечности. Циркулярная гипсовая повязка у детей не используется. Длительность ношения лангеты варьируется в зависимости от сложности перелома, возраста ребенка, сопутствующих травм и может составлять от 10 – 14 дней до 8 – 10 недель.
При переломах со смещением пораженный участок предварительно обезболивают раствором новокаина и сопоставляют осколки кости.
В некоторых случаях показано липкопластырное или скелетное вытяжение. Оно применяется у детей от 3 лет при переломах бедренной кости. Благодаря вытяжению происходит постепенная репозиция и устраняется смещение отломков кости.
Оперативное вмешательство
Проводится при околосуставных и внутрисуставных переломах, при смещении и ротации костных фрагментов, неэффективных попытках репозиции, сложных травмах, сопутствующем повреждении нервов или сосудов. Хирургическое лечение может производиться несколькими путями:
- Фиксация отломков кости внешними аппаратами (стержневым, спицевым или стержнево-спицевым).
- Скрепление отломков костей титановыми пластинами, штифтами, которые удаляются через несколько лет. Инновацией в детской травматологии являются биодеградирующие финты, которые самостоятельно рассасываются в течение нескольких лет.
Сколько заживает перелом
Срастание костей у малышей происходит быстрее, чем у взрослых. В таблице представлены примерные сроки срастания различных переломов.
| Название кости | Возраст ребенка | ||
|---|---|---|---|
| От 8 до 15 лет | От 3 до 7 лет | До 2 лет | |
| Плечевая | 20 – 25 дней | 14 – 20 дней | 12 дней |
| Бедренная | 25 – 35 дней | 15 – 25 дней | 14 дней |
| Ключица | 15 – 18 дней | 10 – 14 дней | 7 дней |
| Локтевая, лучевая | 20 – 25 дней | 14 – 20 дней | 12 дней |
| Плюсневые | 15 дней | 10 дней | 7 дней |
| Пястные | 15 дней | 10 дней | 7 дней |
| Большеберцовая | 25 – 28 дней | 15 – 21 день | 14 дней |
Реабилитация – заключительный этап лечения

После снятия гипса травмированная конечность может быть гипотрофированная, а привычные ее функции затруднены. Реабилитационные мероприятия проводятся для восстановления всех функций конечности. К ним относятся:
- лечебная физкультура;
- массаж;
- физиолечение.
Комплекс упражнений подбирается травматологом или реабилитологом по индивидуальным показаниям. Первое время упражнения выполняются под руководством инструктора в поликлинике, далее ребенок занимается дома под присмотром родителей.Профилактика повреждений у детейПолностью исключить риск переломов и вывихов трудно, но снизить их вероятность можно придерживаясь нескольких правил:
- уделять время физическому воспитанию ребенка;
- сбалансированно и полноценно питаться;
- придерживаться режима дня;
- исключить агрессивное поведение и обращение с ребенком;
- внимательно смотреть за малышом, не допускать его падений;
- в грудничковом возрасте не оставлять ребенка одного;
- воспитывать у малыша навыки безопасности на улице.
Доктор обращает внимание
- Нельзя самостоятельно выбирать комплекс реабилитационных упражнений и проводить массаж, так как иногда он вовсе противопоказан. К примеру, при внутрисуставных или околосуставных повреждениях массаж может спровоцировать образование костной мозоли.
- Для фиксации сломанной конечности можно использовать любой твердый предмет (доска, книга, скалка и другие). Помните, что ваша задача – закрепить сломанные кости, не допустить их смещения или движения до приезда скорой помощи.
В случае возникновения повреждения у ребенка родителям важно правильно сориентироваться, оказать неотложную помощь и создать благоприятные условия для выздоровления. При переломе можно обратиться в травматологический пункт, который работает круглосуточно и без выходных или вызвать скорую помощь.
Видео к статье

Травматическим вывихом называется полное смещение суставных концов костей, при котором утрачивается соприкосновение суставных поверхностей в области сочленения. Вывих наступает вследствие травмы, сопровождающейся, как правило, разрывом суставной капсулы, связок. Подвывихом называют неполное смещение суставных поверхностей.
Возникают вывихи в большинстве случаев вследствие непрямой травмы (падение с упором на разогнутую или согнутую конечность). Вывих возможен также вследствие чрезмерного внезапного сокращения мыщц, например, при бросании гранаты, камня, резком движении во время плавания.
Различают свежие, застарелые, невправимые, привычные, закрытые и открытые, осложненные и неосложненные вывихи и подвывихи.
Свежим вывих считается в течение первых 2 дней; несвежим - до 3-4 нед; застарелым обычно принято считать вывих после 4 нед. Невправимые вывихи возникают вследствие интерпозиции мягких тканей между головкой и суставной впадиной, в основном разорванных мышц. К невправимым следует отнести также все застарелые вывихи . Невправимые вывихи следует вправлять оперативно. Привычными называются постоянно повторяющиеся вывихи , которые возникли после первичного вывиха в суставе.
Осложненные вывихи сопровождаются внутрисуставными или околосуставными переломами, повреждением магистральных сосудов, нервных стволов.
Травматические вывихи составляют 1,5-3% от общего количества всех травм. Вывихи являются тяжелым видом травм, требующим нередко стационарного лечения. Травматические вывихи обычно наблюдаются в среднем возрасте, чаще у мужчин. Вывихи у детей встречаются редко. Это объясняется тем, что у детей связочный аппарат довольно крепкий, у них чаще возникают эпифизеолизы и околосуставные переломы.
Частота вывихов в отдельных суставах различна. Она зависит от анатомического строения сустава, прочности суставной сумки и связочного аппарата, мощности мускулатуры, окружающей сустав, характера и объема движений в суставе. Суставы верхних конечностей поражаются в 7-8 раз чаще, чем нижних.
При вывихе не только травмируются расположенные вблизи мышцы, но изменяются их длина и направление волокон, что вызывает выраженное рефлекторное сокращение одних групп мышц и растяжение других. Очень быстро после вывиха развивается мышечная ретракция, обусловливающая прочную фиксацию вывихнутой кости в порочном положении. Чем больше времени прошло после вывиха, тем сокращение мышц устойчивее и менее обратимо. Если вывих вовремя не вправлен, то в результате, воспалительного процесса и последующего кровоизлияния суставная впадина заполняется рубцовой тканью и бескровное вправление вывиха становится невозможным. Иногда постепенно образуется новый сустав с новыми осями движения.
Диагноз вывиха устанавливается при наличии следующих данных:
1)травма в анамнезе (падение, резкое движение);
2)сильная боль;
3)деформация области сустава, которая хорошо заметна при сравнении со здоровой стороной;
4)вынужденное, характерное для каждого вида вывиха положение конечности;
5)изменение направления оси вывихнутой конечности по отношению к соседним опознавательным точкам;
6)изменение длины конечности (чаще - укорочение, реже - удлинение);
7) отсутствие активных и резкое ограничение пассивных движений в суставе;
8)«пружинящая фиксация», при которой попытка сделать определенное пассивное движение, чтобы вывести конечность из вынужденного положения, встречает эластическое, пружинящее сопротивление и она вновь принимает то же положение;
9)суставной конец, который вышел при вывихе из суставной впадины, прощупывается не на своем обычном месте или совсем не определяется.
Важным является исследование пульса на поврежденной конечности, а также определение чувствительности. При вывихах, особенно осложненных переломами, возможно повреждение сосудисто-нервного пучка.
Рентгенологическое исследование, которое необходимо при подозрении на вывих, позволяет уточнить диагноз, установить точное положение суставных концов, наличие сопутствующего перелома или отрыва костной ткани.
Вывих нужно дифференцировать от ушиба сустава, повреждения связок, переломов внутри и вне сустава.
При повреждении связок возможны все пассивные движения и лишь при одном каком-либо движении ощущается боль в суставе, вызываемая напряжением надорванной связки.
В отличие от вывихов при переломах наблюдается не фиксация конечности в неправильном положении, а наоборот, подвижность в необычном месте, т. е. в месте перелома пассивные движения возможны в разных направлениях. Исключение составляют переломы в сочетании с вывихом, при которых выявляется характерная для переломов патологическая подвижность и отсутствует типичный для вывиха симптом «пружинящей фиксации» в суставе. В этих случаях правильный диагноз может быть поставлен при рентгенологическом исследовании.
Лечение травматических вывихов заключается в немедленном вправлении, удержании на месте вправленных суставных концов путем иммобилизации конечности и последующем восстановлении функции. Вывихи нужно вправлять возможно раньше. Вскоре после травмы вправление удается легко, а с каждым днем трудности его возрастают.
Травматология и ортопедия. Юмашев Г.С., 1983г.
Вывихи могут быть приобретенными в результате травмы или вследствие патологического процесса в суставе и врожденными.
Травматический вывих
Травматический вывих – это стойкое смещение суставных концов костей, ведущее к полному или частичному нарушению их нормального взаимоотношения.
Различают вывихи полные и неполные; свежие (первые 1–3 дня), межуточные (до 3 недель) и застарелые. Вывихи могут быть неосложненными и осложненными, а также открытыми, закрытыми и привычными.
Название вывиха дается по наименованию той кости, которая в суставе расположена дистально. Исключением является позвоночник, в котором вывихнутым считается проксимальный позвонок.
По частоте вывихи плеча составляют 40–58 % среди всех травматических вывихов и занимают первое место среди всех травм.
В зависимости от направления смещения вывихнутого сегмента различают вывихи «передние», «задние», «тыльные», «ладонные», «центральные» и т. п.
Травматические вывихи сопровождаются разрывом суставной капсулы и повреждением окружающих сустав тканей (связок, сосудов, нервов и пр.). Исключение составляет вывих нижней челюсти, при котором суставная капсула только растягивается. В результате разрыва суставной капсулы и кровеносных сосудов образуется значительный кровоподтек. Кровь пропитывает окружающие мягкие ткани и изливается в сустав. Вследствие смещения точек прикрепления мышц возникает нарушение мышечного синергизма.
Быстро развивается стойкая ретракция мышц, что с каждым днем затрудняет вправление вывиха, так как без расслабления мышц вывих вправить невозможно.
Иногда вывих осложняется внутрисуставным переломом, тогда он называется переломовывихом. Своевременное распознавание перелома с помощью контрольной рентгенографии сустава в двух проекциях помогает врачу выбрать правильную тактику вправления, так как вправление вывиха при нераспознанном переломе может привести к серьезным дополнительным повреждениям.
Клиническая картина травматических вывихов наряду с общими признаками (такими как боль, деформация, нарушение функции) имеет достоверные клинические признаки, к которым относятся своеобразная деформация сустава и вынужденное положение конечности.
При наличии симптома пружинящей фиксации вывихнутого сегмента конечности в необычном положении диагноз ставится без сомнения. Решающим в постановке диагноза является обязательное рентгенологическое обследование.
Лечение вывихов включает в себя задачи: вправление вывиха, иммобилизацию конечности, восстановление функции пострадавшего сустава.
Вправление вывиха считается неотложной операцией в связи с тем, что вскоре после травмы, когда еще не наступила патологическая ретракция мышц, репозиция удается без особого труда. В основе вправления лежит способ преодоления мышечной ретракции, которая устраняется с помощью местного или общего обезболивания.
При общем обезболивании во время вправления для полного расслабления мышц вводятся миорелаксанты. Вправление вывиха без обезболивания категорически запрещается, так как грубое преодоление мышечной ретракции приводит к новым дополнительным повреждениям. Вправление производится осторожно, медленно, без грубых манипуляций. Вывихнутый конец кости должен пройти тот же путь, каким он прошел во время вывиха (только в обратном направлении), и встать на свое место. Полное вправление вывиха приводит к восстановлению конфигурации сустава, исчезновению болей и ретракции мышц, к восстановлению движений в суставе.
Однако излишне активные движения могут привести к повторному вывиху, так как фиксирующие сустав компоненты (суставная капсула, связки и другие околосуставные ткани) повреждены.
После вправления вывиха конечность иммобилизуется гипсовой лонгетой в среднефизиологическом положении на срок сращения разорванных тканей (от 5 до 20 дней в зависимости от сустава).
После снятия лонгеты проводится функциональное лечение, направленное на восстановление функции сустава и конечности (ЛФК, массаж, физиотерапевтические процедуры).
Вывих нижней челюсти
Вывих нижней челюсти чаще встречается у женщин пожилого возраста во время зевоты, рвоты, т. е. при большом открытии рта.
Признаки : нижняя челюсть смещена вниз и вперед, речь неясная, из открытого рта обильно выделяется слюна. Суставная головка нижней челюсти смещена вперед и прощупывается под скуловой дугой, а на ее обычном месте впереди ушной раковины определяется западание.
Вправление вывиха . Больной сидит на стуле, голова удерживается помощником. Врач, обмотав большие пальцы бинтом, вводит их в рот больного. Кончиками пальцев производит давление на большие коренные зубы, стремясь сместить их вниз, остальными пальцами приподнимает подбородок вверх и смещает кзади. Момент вправления характеризуется щелкающим звуком.
После вправления на 1 сутки на нижнюю челюсть накладывается мягкая фиксирующая повязка, в течение 5 дней рекомендуется не открывать широко рот, не жевать твердую пищу.
Вывихи позвонков
Вывихи позвонков чаще всего встречаются в шейном отделе улиц молодого возраста. Большая подвижность и слабость связочно-мышечного аппарата этого отдела позвоночника являются основой, на фоне которой чрезмерное сгибание его во время падения на голову (например, при ударе о дно водоема) приводит к разрыву связок межпозвонковых суставов, к смещению нижних суставных отростков вышележащего позвонка вперед за верхние суставные отростки нижележащего позвонка.
Возникает сгибательный двусторонний полный сцепившийся вывих в одном из сегментов позвоночника. Могут быть и односторонние вывихи.
Клиническая картина проявляется болью, неустойчивостью головы, деформацией позвоночника, рефлекторным напряжением мышц, приводящим к типичному вынужденному положению головы, повреждением спинного мозга с явлениями пареза или паралича, иногда затруднением дыхания, глотания и речи. На рентгенограммах видна картина вывиха позвонка.
Лечение . Необходима транспортная иммобилизация шейного отдела позвоночника мягким воротником Шанца. В условиях стационара или травматологического пункта опытный травматолог производит одномоментное вправление вывиха по специальной методике (по Рише-Гютеру).
В большинстве случаев вправление возможно без обезболивания или после введения промедола.
При незнании техники вправления вывиха в шейном отделе позвоночника применяют вытяжение петлей Глиссона или скелетное за кости черепа. Вывихи позвоночника, не поддающиеся закрытому вправлению, подлежат открытому (оперативному) вправлению.
После вправления вывиха производится длительная иммобилизация торакокраниальной гипсовой повязкой (полукорсетом) в течение 2–3 месяцев; в дальнейшем – ЛФК, массаж, электростимуляция.
Вывихи ключицы
Вывихи ключицы различают двух видов: акромиальный (чаще) и стернальный.
Механизм вывиха – непрямая и прямая травма (падение на приведенное плечо, удар).
При полном вывихе акромиального конца ключицы происходит разрыв ключично-акромиальной и ключично-клювовидной связок.
При осмотре отмечаются припухлость, наличие деформации сустава, ограничение функции плеча, местная болезненность, ступенеобразная деформация над акромиальным отростком.
Выполняется рентгенография обеих ключиц в вертикальном положении больного. При полном вывихе акромиальный конец ключицы смещен кверху.
Лечение . Под внутрисуставным обезболиванием 1 %-ным раствором новокаина проводят давление на вывихнутый конец ключицы в направлении вниз и кпереди. Вывих вправляется легко, но так же легко может произойти повторный вывих. Для удержания акромиального конца ключицы во вправленном положении его фиксируют гипсовой или ременной повязкой по типу портупеи, закрепленной в натянутом положении к гипсовому корсету, в течение 4 недель. Затем назначаются массаж, ЛФК, тепловые процедуры.
При рецидиве вывиха проводится оперативное лечение, которое заключается в фиксации ключицы металлическим гвоздем или винтом или в создании разорванных связок из лавсановой ленты.
После операции необходима иммобилизация плеча повязкой Дезо в течение 3–4 недель.
Вывихи плеча
Вывихи плеча чаще всего вызываются непрямой травмой (падением на отведенную руку). В 80 % случаев встречается передний вывих плеча.
В зависимости от положения вывихнутой головки различают передние, задние и нижние вывихи.
Больной жалуется на боль, поддерживает поврежденную руку здоровой в положении отведения и наружной ротации; головка плечевой кости смещена вперед.
Клиническая картина переднего вывиха плеча, который встречается чаще других, характерна: плечо отведено и напряжено. При диагностике вывиха плеча большое значение имеет определение головки в подмышечной впадине.
Грубые деформации сустава происходят в связи с тем, что головка плеча выходит из суставной впадины, дельтовидная мышца при этом спадается, акромиальный отросток резко выступает, вся область плеча принимает ступенеобразную форму.
Для уточнения диагноза производится рентгенография.
Лечение . До начала лечения нужно исключить повреждение подмышечного нерва.
В большинстве случаев удается закрытое вправление вывиха под местным внутрисуставным или общим обезболиванием способом А. А. Кудрявцева. Больной укладывается на здоровый бок на пол или на кушетку. На лучезапястный сустав поврежденной руки накладывается мягкая петля-удавка, которая связывается с веревочным канатом, переброшенным через вбитый в потолок крюк или блок.
Потягивая за веревку, медленно поднимают и подтягивают вверх вывихнутую руку до тех пор, пока грудная клетка больного не поднимется над полом на 2–3 см. Канат фиксируется.
Через 10–15 мин вывих в 97 % случаев вправляется самостоятельно. Иммобилизация плеча после вправления осуществляется повязкой Дезо в течение 2–3 недель.
Застарелые и привычные вывихи плеча подлежат оперативному лечению.
Вывихи предплечья
Вывихи предплечья встречаются в основном в двух вариантах – задний вывих (чаще) и передний, но могут быть заднебоковые и изолированные вывихи лучевой и локтевой костей, которые дают наибольшие нарушения конфигурации локтевого сустава. Они возникают при падении на вытянутую руку.
Клиника . При заднем вывихе предплечье укорочено и слегка согнуто, локтевой сустав деформирован, локтевой отросток выстоит кзади. При переднем вывихе отмечается укорочение плеча, локтевой сустав округлой формы, в области локтевого отростка – западание.
Значительная деформация локтевого сустава наблюдается при вывихе головки лучевой кости, который нередко сопровождается переломом локтевой кости (переломом Монтеджи).
Лечение вывиха предплечья заключается в своевременном и правильном вправлении под местным или общим обезболиванием.
При заднем вывихе помощник производит тракцию и сгибание предплечья, а врач, захватив обеими руками плечо и удерживая его большими пальцами, давит на локтевой отросток. После вправления вывиха предплечье фиксируют задней гипсовой лонгетой под углом 90° в течение 5–7 дней, затем приступают к ЛФК; массаж и физиотерапевтические процедуры не назначают.
Вывих большого пальца кисти
Вывих большого пальца кисти чаще встречается у мужчин в результате непрямой травмы. Основная фаланга смещается на тыльную поверхность пястной кости.
Клиническая картина : палец переразогнут у основания, а ногтевая фаланга его согнута. Отмечается пружинящее сопротивление.
Лечение . После контрольной рентгенографии и местного обезболивания или под наркозом палец смазывается клеолом и покрывается марлевой салфеткой, затем он сильно переразгибается у основания и смещается дистально.
При достаточной силе тракции производится быстрое ладонное сгибание пальца и наступает его вправление. Иммобилизация проводится в течение 5 дней, затем назначают ЛФК, массаж, тепловые процедуры. Если вправление не удается, назначается операция.
Вывихи бедра
Вывихи бедра встречаются редко и только при большой травмирующей силе.
В зависимости от смещения головки бедра различают четыре вида вывихов: задневерхние и задненижние, передневерхние и передненижние.
Чаще происходят задневерхние вывихи (до 80 %).
Клиническая картина задневерхнего вывиха: бедро несколько приведено и согнуто, вся нога укорочена, согнута и ротирована кнутри.
Большой вертел смещен вверх, при этом головка бедренной кости находится позади от вертлужной впадины. Поясничный лордоз увеличен, переразгибается у основания и смещается дистально. Возможно повреждение седалищного нерва.
Ушиб плечевого сустава
. Наиболее частой причиной является прямая травма.
Клиническая картина. Жалобы на боли в области сустава, огра-ничение активных движений; пассивные движения сохранены в полном объе-ме. При осмотре отмечается отечность мягких тканей, следы гематомы, при пальпации - диффузная болезненность в области сустава. Рентгенологически костные изменения не обнаруживаются. При внутрисуставной гематоме (ге-мартроз) суставная щель расширена.
Лечение. Накладывают повязку Дезо на 2-3 дня. В первые сутки к об-ласти сустава прикладывают пузырь со льдом, в дальнейшем проводят физио-терапевтические процедуры (солюкс, диатермия), лечебную физкультуру. При наличии гемартроза показаны пункция сустава, откачивание крови и введение в полость сустава 10-20 мл 2% раствора новокаина. При последующем скоплении крови в суставе пункцию повторяют.
Растяжение и разрыв связочного аппарата плечевого сустава.
Наиболее часто наблюдаются при падении на отведенную и вытянутую руку.
Клиническая картина зависит от степени повреждения. При растя-жении связок отмечаются локальная болезненность в зоне проекции связок (обычно передняя поверхность плечевого сустава), ограничение активных дви-жений.При разрыве связок (обычно они рвутся в местах прикрепления к кости) наблюдаются значительная гематома, выраженная болезненность, ограничение активных движений. Рентгенологически костные изменения не выявляются.
Лечение. В зону повреждения вводят новокаин. Повязкой Дезо осу-ществляют иммобилизацию руки. При значительных повреждениях конечность укладывают на отводящую шину. Через 3-4 дня назначают физиотерапевтиче-ские процедуры (солюкс, диатермия), дозированную лечебную гимнастику.
Переломы плечевой кости. Наблюдаются при прямой травме, а также при падении на вытянутую конечность.
В зависимости от уровня перелома различают внутрисустав-ные переломы (перелом головки плеча и перелом анатомиче-ской шейки), внесуставные (чрезбугорковые переломы и эпи-физиолизы у детей); переломы хирургической шейки, перелом диафиза плеча, а в нижней трети плеча - надмыщелковые и чрезмыщелковые переломы, переломы мыщелков наружно-го и внутреннего), отрыв надмыщелков (наружного и внутрен-него), Т- и V-образные переломы дистального конца плечевой кости.
По характеру переломы бывают поперечные, косые, оскольча-тые и вколоченные.
Из отдельных видов смещения наблюдаются смещения отлом-ков по ширине и по оси, реже по длине.
Клиническая картина зависит от локализации пере-лома и вида смещения костных отломков. При внутрисуставных переломах головка свободно лежит в суставе. Дистальный (пе-риферический) отломок за счет тяги длинных мышц подтянут кверху, действием коротких односуставных мышц приведен и ро-тирован наружу. При отрыве большого бугра последний оттяги-вается кзади и кнаружи, а само плечо перемещается кпереди и внутрь. При отрыве малого бугра смещение происходит в об-ратном направлении.
При внесуставных переломах верхней трети различают аддук-ционные и абдукционные переломы. При аддукционных перело-мах центральный отломок принимает положение отведения и наружной ротации, а периферический смещается кнутри, в про-ксимальном (центральном) направлении, кпереди и ротируется внутрь. Оба отломка образуют угол, открытый кзади и кнутри (рис. 172). При абдукционных переломах центральный отломок приведен и ротирован внутрь, а периферический находится в по-ложении отведения (рис. 173).
При падении на локоть могут наблюдаться вколоченные пере-ломы, когда периферический костный отломок внедряется в цен-тральный.
Какой-либо закономерности в смещении костных отломков при диафизарных переломах не отмечается. Смещение зависит от линии перелома, костных отломков и действии силы, вызвав-шей перелом.
В зависимости от механизма травмы надмыщелковые пере-ломы делятся на экстензионные и флексионные. Экстензионный перелом наблюдается при падении на ладонь при разогнутой в локтевом суставе конечности. При этом плоскость перелома идет спереди и снизу кзади и кверху. Периферический костный отломок при этом смещается кзади. При флексионном переломе падение происходит на максимально согнутый локтевой сустав, плоскость перелома идет спереди и сверху, кзади и книзу. Ди-стальный отломок смещается кпереди.
Что касается клинических симптомов, то при переломах со смещением костных отломков наблюдаются абсолютные призна-ки переломов: деформация конечности, крепитация костных от-ломков, патологическая подвижность и укорочение конечности. При переломах без смещения костных отломков (вколоченные и сколоченные) эти признаки могут отсутствовать. Относитель-ные же признаки при переломах (нарушение функции конечно-сти, локальная боль, гематома и боль в зоне повреждения) в той или иной степени имеют место всегда.
При внутрисуставных переломах обязательно отмечается ге-мартроз.
Лечение. Больных с внутрисуставными переломами без значительного смещения костных отломков, вколоченными и сколоченными переломами лечат методом фиксации конечности на клиновидной подушке. Следует как можно раньше начинать функциональную терапию. С первого дня больной должен про-изводить активные движения пальцами кисти и в лучезапяст-ном суставе, а через несколько дней - в локтевом и плечевом суставах. Через 2 нед клиновидную подушку убирают и боль-ной начинает выполнять активные движения в большом объеме. 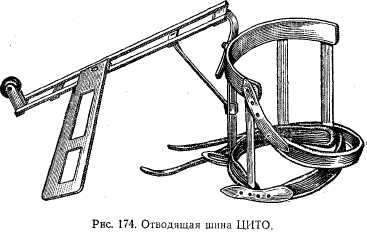
При аддукционных и абдукционньГх переломах под местным обезболиванием производят вправление костных отломков с по-следующей фиксацией верхней конечности на отводящей шине ЦИТО (рис. 174).
В случаях невозможности одномоментно сопоставить костные отломки, а также при диафизарных переломах для сопоставле-ния костных отломков применяют накожное или скелетное вы-тяжение.
Срок фиксации верхней конечности при переломах хирурги-ческой шейки у взрослых составляет 4-5 нед, у детей - 2-. 2!/г нед, при переломах диафиза плеча - соответственно 6-7, 3-3Va нед.
При неудаче консервативного лечения показана операция остеосинтеза.
Лечение надмыщелковых переломов без смещения костных отломков производят наложением задней гипсовой лонгеты. При переломах со смещением костных отломков первоначально со-поставляют костные отломки. При экстензионном переломе про-изводят тракцию за предплечье при одновременном сгибании в локтевом суставе под углом 90° и одновременном смещении центрального костного отломка назад. После сопоставления костных отломков в локтевом суставе конечность сгибают под углом 60-70° и в таком положении накладывают глубокую заднюю гипсовую повязку (лонгета). При флексионном переломе вытяжение производят за предплечье при полностью разогнутом локтевом суставе с одновременной подачей центрального отлом-ка вперед. На вытянутую конечность накладывают глубокую заднюю гипсовую лонгету. 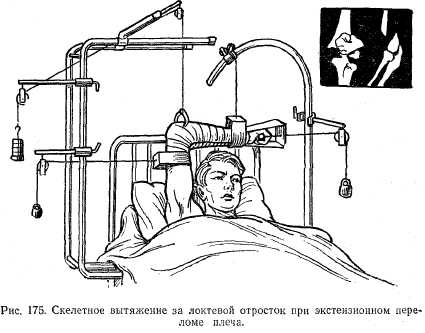
Средний срок фиксации 4-5 нед. В дальнейшем применяют лечебную физкультуру и массаж.
В случае невозможности сопоставить одномоментно костные отломки применяют скелетное вытяжение за локтевой отросток с боковыми тягами (рис. 175). При неудаче скелетного вытяже-ния проводят оперативное лечение - остеосинтез.
При переломе мыщелков и отрыве надмыщелков их репони-руют, а затем накладывают V-образную гипсовую лонгету на область плеча. В случае неудачи рекомендуется оперативная фиксация металлическими шурупами.
Переломы костей предплечья.
В зависимости от локализации различают следующие виды переломов: перелом локтевого от-ростка, перелом венечного отростка, перелом головки или шейки лучевой кости, диафизарные переломы костей предплечья, пере-лом луча в типичном месте. Переломы могут возникать как при прямой, так и непрямой травме.
Клиническая картина. При переломе локтевого от-ростка отмечаются боль, кровоизлияние, припухлость. При паль-пации между отломками определяют диастаз, разгибание ограничено. Для уточнения диагноза необходима рентгенография в двух проекциях.
При переломе (отрыве) венечного отростка в области локте-вого сгиба отмечаются припухлость, иногда кровоизлияние, мак-симальное сгибание в локтевом суставе ограничено.
При переломе головки и шейки лучевой кости наблюдаются локальная боль, припухлость и гематома в соответствующей, проекции, ограничение движений в локтевом суставе, особенно ротационных. Требуется рентгенограмма в двух проекциях.
При диафизарных переломах двух костей предплечья выяв-ляются патологическая подвижность, деформация предплечья и все относительные симптомы переломов. Диагностика не сложна. При изолированном переломе локтевой или лучевой кости со-хранившаяся целая кость выполняет опорную функцию, в связи с чем деформация конечности и нарушение ее функции нерезко выражены. Большое диагностическое значение имеет локальная боль в зоне перелома при ротации (круговое движение по оси предплечья).
Иногда наблюдается комбинация переломов и вывихов раз-личной локализации. Наиболее частые из них: 1) перелом луче-вой кости, сопровождающийся вывихом головки локтевой кости (перелом Галеации); 2) перелом локтевой кости и вывих головки лучевой кости (перелом Монтеджи). Клиническая картина при этих видах переломов складывается из комбинации симптомов переломов и вывихов соответствующей локализации.
Перелом луча в типичном месте (дистальный конец лучевой кости) делится на два вида: экстензионный-дистальный отломок смещается к тылу и радиально, флексионный - дистальный от-ломок смещается в ладонную сторону. При переломах без значительного смещения отломков определяется локальная болезнен-ность и припухлость. При значительном смещении определяется характерная штыкообразная деформация, направленная в тыль-ную или ладонную сторону в зависимости от вида перелома.
Лечение. При переломах локтевого отростка без смещения костных отломков в положении максимального разгибания на-кладывают заднюю гипсовую лонгету на 2-3 нед. В дальнейшем назначают лечебную физкультуру. В случае невозможности со-поставить костный отломок прибегают к хирургическому лече-нию - подшиванию костного отломка к локтевой кости.
При отрыве венечного отростка производят максимальное сгибание в локтевом суставе с последующей фиксацией мягкой или гипсовой повязкой; срок фиксации 2-3 нед. Затем проводят лечебную физкультуру и тепловые процедуры. Массаж не пока-зан в связи с опасностью развития оссифицирующего миозита. Если сопоставить костный отломок невозможно, его удаляют, так как
он будет мешать сгибанию в локтевом суставе.
При
переломе головки или шейки лучевой кости без смеще-ния костных
отломков производят местное обезболивание и конечность фиксируют при ее сгибании в локтевом суставе под прямым углом. Предплечью придают положение среднее между супинацией (ладонь обращена кверху) и пронацией (ладонь обращена книзу). Фиксацию производят сроком на 2 нед. Впо-следствии применяют лечебную физкультуру. При смещении костных отломков осуществляют их вправление. Для этого руку в локтевом суставе разгибают и устанавливают в положении значительного отведения предплечья наружу. Надавливая на фрагмент, вправляют его. Конечность снова сгибают и произво-дят ее фиксацию. При неудаче вправления показано оперативное лечение - вправление с фиксацией, а при раздроблении голов-ки - ее удаление.
При диафизарных переломах со смещением костных отломков необходимо их сопоставление. Вначале устраняют ротационное смещение дистальных отломков, затем смещение по ширине и длине. Накладывают две гипсовые лонгеты (тыльная и ладон-ная), а на них - по круглой палочке (чижики), которые вдав-ливают в гипс для того, чтобы раздвинуть кости предплечья. Лонгеты фиксируют циркулярными гипсовыми бинтами. Фикса-цию производят на 7-8 нед. Если сопоставить костные отломки не удается, применяют оперативное лечение - остеосинтез (при переломе одной кости - одним штифтом Богданова, двух ко-стей- двумя). Металлические стержни удаляют после образо-вания хорошей костной мозоли.
При переломе луча в типичном месте после местного обезбо-ливания производят репонирование костных отломков. Для это-го осуществляют продольную тракцию предплечья за кисть (от-дельно захватывают I палец и остальные 4 пальца); предплечье при этом находится на столе. Кисть сгибают вниз в лучезапяст-ном суставе через край стола. Хирург рукой отжимает костный фрагмент сверху вниз (происходит сопоставление). Для фикса-ции применяют заднюю гипсовую лонгету. Срок фиксации 3 нед.
Повреждения костей кисти и пальцев.
Такие повреждения встречаются довольно часто. Требуется особенно тщательное со-поставление анатомической целостности костного аппарата, так как в противном случае больной становится инвалидом из-за на-рушения функции кисти.
Переломы ладьевидной кости делятся на два ви-да - перелом тела и перелом ее бугристости.
Клинически отмечаются припухлость и болезненность в об-ласти лучезапястного сустава, у радиального его края. Резко выражена локальная болезненность в зоне «анатомической таба-керки». Полное сжатие кисти в кулак невозможно из-за выра-женной болезненности. Для уточнения диагноза необходимо про-извести рентгеновский снимок в двух проекциях при определенной укладке: кисть укладывают в положение ульнарного отведем ния и небольшой тыльной флексии (сгибания); при таком поло-жении ладьевидная кость видна на всем протяжении. 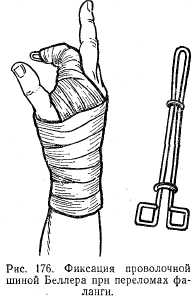
Репетирование не производят. Накладывают циркулярную гип-совую повязку на предплечье и кисть до основания пальцев с зах-ватом основной фаланги I пальца в положении небольшой тыльной флексии и радиарного отведения кисти. Срок фиксации 3-4 мес, при переломе бугристости ладье-видной кости - 2 нед. В дальней-шем рекомендуется лечебная физ-культура.
Переломы пястных кос-тей. Наиболее часто наблюдает-ся перелом I пястной кости. Ти-пичным видом ее повреждения является внутрисуставной крае-вой перелом проксимального его конца (перелом Бенета). При этом повреждении отрывается треугольной формы отломок, ко-торый остается на месте, в то время как сама пястная кость смещается в тыльно-лучевую сторону, образуя подвывих.
Клинически отмечаются сглаженность контуров «анатомиче-ской табакерки», деформация в виде выпячивания в тыльную сторону в области I пястно-запястного сочленения, локальная болезненность. Движения ограничены. Требуется рентгенограм-, ма. Перелом других пястных костей наблюдается чаще после прямой травмы. Диагноз подтверждается рентгенологически.
Репонирование производят под местным обезболиванием. Об-ласть лучезапястного сустава захватывают пальцами с таким расчетом, чтобы I палец производил давление на смещенную пястную кость при отведении I пальца больного. Фиксацию осу-ществляют гипсовой повязкой в течение 7-10 дней. При пере-ломе других пястных костей производят тракцию за соответст-вующий палец и местно путем надавливания сопоставляют кост-ные отломки. Фиксация шиной или гипсовой повязкой сроком на 3 нед.
Переломы фаланг пальцев. Причина перелома - чаще прямая травма. Переломы фаланг пальцев делятся на внутрисуставные, околосуставные и тела фаланги.
Клиническая картина складывается из отечности, кровоизлияния, а при смещении костных фрагментов - дефор-мации. Полное разгибание пальца невозможно. Рентгенограмма обязательна. Репозицию осуществляют под анестезией по Лука-шевичу. На ладонную поверхность пальца и кисти накладывают шину и фиксируют бинтом. Затем производят сгибание пальца вместе с шиной с соответствующей коррекцией костных отлом-ков. После вправления производят дополнительную фиксацию мягкими бинтами (рис. 176) при внутрисуставных переломах в течение 5-7 дней, тела - 2 нед.
Похожие статьи
-
Английский - часы, время
Всем кто интересуется изучением английского языка, приходилось сталкиваться со странными обозначениями p. m. и a. m , и вообще, везде, где упоминается о времени, почему-то используется всего 12 часовой формат . Наверное, для нас живущих...
-
"Алхимия на бумаге": рецепты
Doodle Alchemy или Алхимия на бумаге на Андроид — интересная головоломка с красивой графикой и эффектами. Узнайте как играть в эту удивительную игру, а также найдите комбинации элементов для прохождения игры Алхимия на бумаге. Игра...
-
Не запускается Batman: Arkham City (Batman: Аркхем Сити)?
Если вы столкнулись с тем, что Batman: Arkham City тормозит, вылетает, Batman: Arkham City не запускается, Batman: Arkham City не устанавливается, в Batman: Arkham City не работает управление, нет звука, выскакивают ошибки, в Batman:...
-
Как отучить от игровых автоматов человека Как отучить играть в азартные игры
Вместе с психотерапевтом московской клиники Rehab Family и специалистом в терапии игромании Романом Герасимовым «Рейтинг Букмекеров» проследил путь игромана в ставках на спорт – от формирования зависимости до обращения к врачу,...
-
Ребусы Занимательные ребусы головоломки загадки
Игра "Загадки Ребусы Шарады": ответ к разделу "ЗАГАДКИ" Уровень 1 и 2 ● Не мышь, не птица - в лесу резвится, на деревьях живёт и орешки грызёт. ● Три глаза - три приказа, красный - самый опасный. Уровень 3 и 4 ● Две антенны на...
-
Сроки поступления средств на ЯД
СКОЛЬКО ИДУТ ДЕНЬГИ НА СЧЕТ КАРТЫ СБЕРБАНКА Важные параметры платежных операций – сроки и тарифы зачисления денежных средств. Эти критерии прежде всего зависят от выбранного способа перевода. Какие условия перечисления денег между счетам
